Злокачественные новообразования занимают второе место среди причин смертности в РФ. Благодаря современным методам визуализации и программам скрининга удается выявить больше онкологических заболеваний на ранних стадиях, что помогает вовремя начать терапию и улучшить прогноз. Многие лаборатории предлагают расширенные чек-апы, которые включают анализ крови на онкомаркеры. Нужны ли онкомаркеры для ранней диагностики опухолей? Разбираемся в статье.
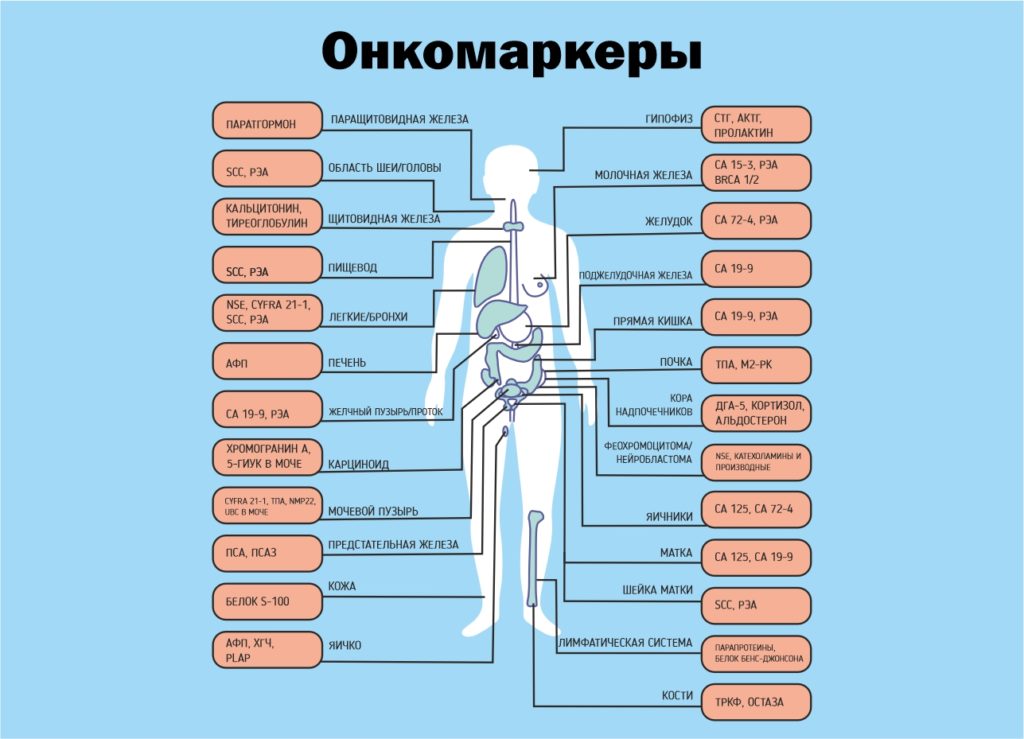
Что такое онкомаркеры?
Белки, нуклеиновые кислоты и липиды, которые появляются в результате жизнедеятельности нормальных и опухолевых клеток называют онкомаркерами. Онкомаркеры обнаруживают в крови и других биологических жидкостях. Уровень подобных соединений возрастает, когда у человека развивается злокачественное новообразование. Онкомаркеры применяют в онкологии для контроля терапии, оценки прогноза и вероятности рецидива опухоли.
Стоит ли сдавать кровь на онкомаркеры?
Онкологи не рекомендуют анализы онкомаркеров для ранней диагностики злокачественных опухолей. Несостоятельность онкомаркеров в качестве диагностического инструмента обусловлена тем, что большинство онкомаркеров продуцируются и опухолевыми, и нормальными клетками. Уровень онкомаркеров индивидуален для каждого человека и меняется не только из-за появления новообразования, но и других неопухолевых процессов.
«Высокие» онкомаркеры — не показатель опухоли, но и «нормальные» значения не гарантируют ее отсутствие, что приносит ложное чувство безопасности. Завышенные результаты приводят к сильнейшему стрессу и ненужным манипуляциям: дополнительным анализам, КТ, МРТ, биопсии.
ПСА — исключение из правил?
Простатспецифический антиген (ПСА) продуцируется клетками предстательной железы и его уровень повышается при раке простаты. В профессиональных сообществах нет единого принятого значения ПСА, который бы указывал на онкологический процесс. В рамках скрининга злокачественных новообразований в РФ онкологи считают допустимым уровень ПСА до 2,5 нг/мл у мужчин в 40-49 лет, до 3,5 нг/мл в 50-59 лет, до 4,5 нг/мл в 60-69 лет.
Риск рака простаты составляет 20%, когда ПСА соответствует значениям от 4 до 10 нг/мл и достигает 50% при показателях ПСА более 10 нг/мл. Другие причины повышения уровня ПСА в крови:
- аденома простаты;
- рост значений ПСА с возрастом;
- простатит;
- езда на велосипеде;
- эякуляция — урологи рекомендуют воздержаться от эякуляции за день или два до анализа;
- урологические процедуры — цистоскопия, биопсия простаты, пальцевое ректальное исследование;
- прием препаратов, повышающих уровень тестостерона.
Прием статинов, аспирина, диуретиков, ингибиторов 5-альфа-редуктазы и травяных добавок (со пальметто) снижают показатели ПСА.
Целесообразность оценки ПСА для ранней диагностики рака предстательной железы — предмет научных дискуссий. Ученые изучали влияние ранней диагностики на показатели смертности от рака простаты у 182160 мужчин. Через 16 лет смертность в группе мужчин, не прошедших скрининг, выросла на 0,18%. Однако мета-анализ рандомизированных исследований с участием 2 111 958 человек показал, что скрининг рака простаты не улучшает выживаемость спустя 10 лет.
Онкомаркеры — миф vs будущее
Исследователи Национального института онкологии США разработали лабораторную платформу «OncoSeek» для анализа белковых соединений и нуклеиновых кислот 9-ти онкологических заболеваний: печени, груди, яичников, поджелудочной железы, прямой кишки, желудка, пищевода, легких и лимфомы. Тестирование «OncoSeek» с участием 7565 человек, показало, что выявить новообразования удалось у 51,7% онкологических пациентов. Примечательно, что чувствительность платформы для диагностики агрессивного рака поджелудочной железы достигает 77,6%.
Что делать сейчас?
Не стоит проходить чек-апы на многочисленные онкомаркеры. Но есть достоверные исследования, которые помогают выявить онкологические заболевания на ранних стадиях: тест на ВПЧ и цитологическое исследование на рак шейки матки, маммография груди, колоноскопия для скрининга рака прямой кишки. Ищите больше рекомендаций в нашей статье «Чек-ап для женщин: как оставаться здоровой долгие годы».
